2021年临床助理医师考试:儿童腹泻病考点大全,相信是考生们关注的事情,医学教育网小编整理了考试重点内容,希望对考生复习有所帮助。
第二节 儿童腹泻病
小儿腹泻病是一组由多病原、多因素引起的以大便次数增多和大便性状改变为特点的消化道综合征。多见6个月~2岁的婴幼儿。
一、病因
(一)易感因素
1.婴幼儿消化系统发育不完善 胃酸偏低,胃排空较快(对进入胃内的细菌杀灭能力较弱);血清免疫球蛋白、胃肠道SIgA均较低(机体防御能力差)。
2.新生儿尚未建立正常菌群 改变饮食、滥用抗生素等,均可使肠道菌群失调而致肠道感染。同时,维生素K的合成有赖于肠道正常菌群的参与,故小儿肠道菌群失调时除易患腹泻外,还可有呕吐或大便中带血。
3.胃肠道负担重 婴幼儿生长发育快,所需营养物质相对较多。
4.耐受力差 对食物和缺水的耐受性差,易致脱水、酸碱平衡和电解质紊乱。
5.人工喂养 不能获得抗感染成分。母乳中含有大量体液因子(SIgA、乳铁蛋白等)、巨噬细胞、粒细胞、溶酶体等,有很强的抗肠道感染作用。人工喂养缺乏这些防御因子,且人工喂养的食物和食具易受污染,故人工喂养儿肠道感染率高于母乳喂养儿。
(二)感染因素
1.病毒感染 寒冷季节的婴幼儿腹泻80%由病毒感染引起,其中轮状病毒最常见,其次包括星状病毒、诺如病毒、柯萨奇病毒、肠道腺病毒、埃可病毒、冠状病毒等。
2.致腹泻大肠埃希菌 菌株可分为5大组:①致病性大肠埃希菌;②产毒性大肠埃希菌;③侵袭性大肠埃希菌;④出血性大肠埃希菌;⑤黏附-聚集性大肠埃希菌。
3.空肠弯曲菌 常引起侵袭性腹泻。
4.耶尔森菌 引起侵袭性和分泌性腹泻。
5.其他 沙门菌、嗜水气单胞菌、难辨梭状芽孢杆菌、金黄色葡萄球菌、铜绿假单胞菌、变形杆菌等均可引起腹泻。
6.真菌 致腹泻的真菌有念珠菌、曲霉菌、毛霉菌等,婴儿以白色念珠菌多见。
7.寄生虫。
8.肠道外感染 如中耳炎、上呼吸道感染、肺炎等,可由于发热、感染原释放的毒素而引起腹泻。
9.抗生素相关性腹泻 长期大量使用广谱抗生素可引起肠道菌群紊乱,肠道正常菌群失调,耐药性金黄色葡萄球菌、变形杆菌、铜绿假单胞菌、难辨梭状芽孢杆菌或白色念珠菌等可大量繁殖,引起药物较难控制的肠炎,称抗生素相关性腹泻。
(三)非感染因素
1.饮食因素 喂养不当、过敏性腹泻、原发性或继发性双糖酶(主要为乳糖酶)缺乏或活性降低等,均可引起腹泻。
2.气候因素 腹部受凉肠蠕动增加、天气过热、饮奶过多等均可引起腹泻。
二、临床表现
(一)临床分期
急性腹泻:连续病程在2周以内。
迁延性腹泻:病程2周~2个月。
慢性腹泻:病程2个月以上。
(二)急性腹泻共有临床表现
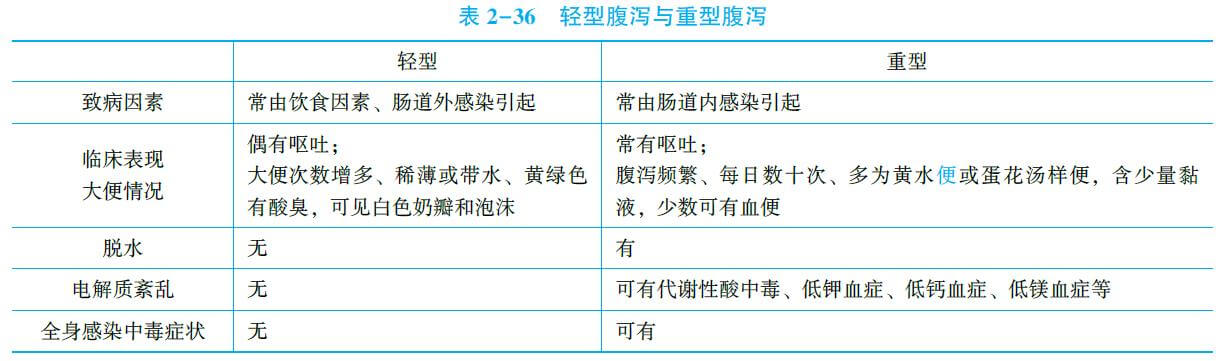
1.脱水 由于吐泻丢失体液和摄入量不足,使体液总量尤其是细胞外液量减少,导致不同程度的脱水;由于水和电解质二者丢失比例不同,造成体内渗透压变化,导致不同性质的脱水。
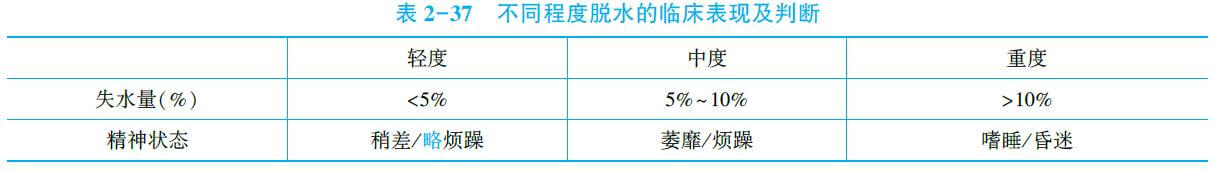
(1)脱水程度的诊断
【敲黑板】
四两拨千金:
轻度脱水关键字——“稍”“轻度”;中度脱水关键字——“明显”;重度脱水关键字——“极”。
(2)脱水性质的诊断
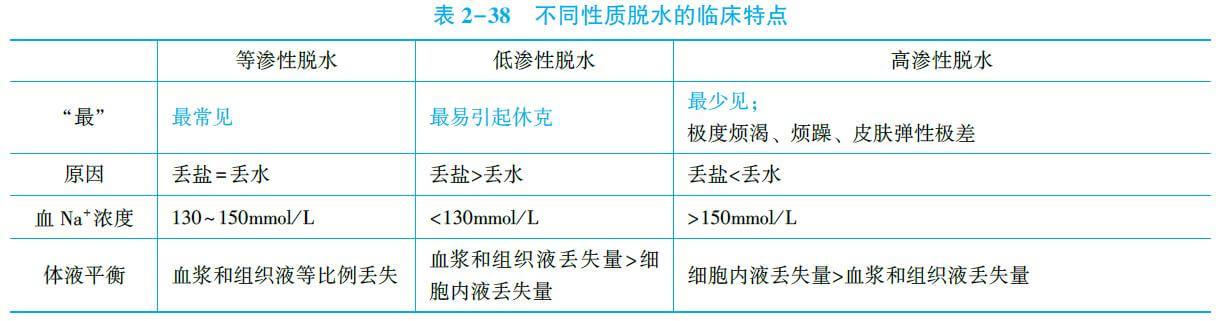
2.代谢性酸中毒
(1)病理生理:包括吐泻时丢失大量碱性肠液;进食少,热卡不足,肠吸收不良,导致脂肪分解过多,产生大量酮体;血容量减少,血液浓缩,血流缓慢,组织缺氧,无氧酵解增多,导致大量乳酸堆积;脱水致肾血流量减少,肾排酸能力下降,致酸性代谢产物堆积。
(2)代谢性酸中毒的临床表现及分度
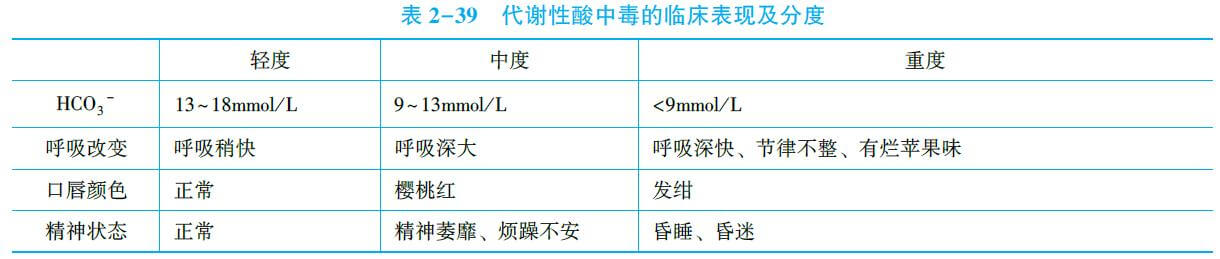
3.低钾血症
(1)诊断指标:指血清钾<3.5mmol/L。
(2)病理生理:在脱水未纠正前,由于血液浓缩,酸中毒时钾由细胞内向细胞外转移以及尿少而致钾排出量减少等原因,钾总量虽然减少,但血清钾(钾浓度)多数正常。之后随着脱水、酸中毒被纠正、排尿后钾排出增加以及大便继续失钾等因素使血钾迅速下降,延迟出现低钾症状。
(3)低钾临床表现:①精神萎靡,腱反射减弱或消失;②腹胀,肠鸣音减少或消失;③心音低钝,心律失常等。心电图示T波低平、倒置、ST段下降,出现U波。
4.低钙和低镁血症
(1)病理生理:腹泻患儿进食少,吸收不良,从大便丢失钙、镁;酸中毒纠正后易出现低钙症状(手足抽搐和惊厥);极少数患儿出现抽搐用钙治疗无效时应考虑低镁血症可能。
(2)诊断指标:血清Ca2+<1.85mmol/L(7mg/dl);血清Mg2+<0.58mmol/L(1.5mg/dl)。
【敲黑板】
低钾血症——蔫(神经精神兴奋性下降);
低钙血症——抽(神经精神兴奋性升高)。
【经典例题1】
婴儿腹泻重度脱水的主要诊断依据是
A.皮肤弹性差
B.哭无泪,尿量少
C.眼眶及前囟凹陷
D.周围循环衰竭
E.精神萎靡
【参考答案】 1.D
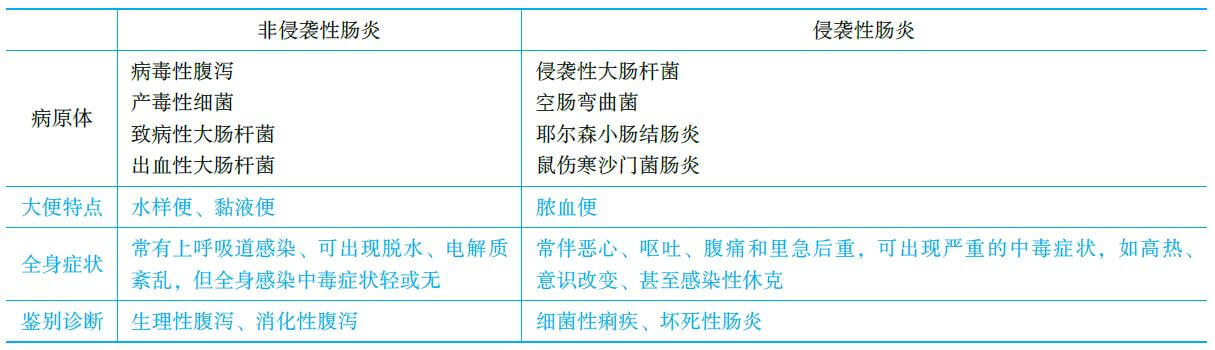
(三)几种常见类型肠炎的临床特点
1.轮状病毒肠炎 婴幼儿腹泻最常见的病原。多发生于6~24个月的婴幼儿。呈散发或小流行,主要经粪-口传播。起病急,常伴发热和上呼吸道感染症状,多数无明显感染中毒症状。病初先发生呕吐,随后出现腹泻,大便次数及水分多,呈黄色水样或蛋花汤样便带少量黏液,无腥臭味。常并发脱水、酸中毒及电解质紊乱。本病多为自限性疾病,数日后呕吐渐停,腹泻减轻,自然病程3~8天。
2.产毒性细菌引起的肠炎 多发生在夏季,潜伏期1~2天,起病急。
轻症仅大便次数稍增,性状稍微改变。
重症腹泻频繁,量多,呈水样或蛋花汤样混有黏液,伴呕吐,常发生脱水、电解质和酸碱平衡紊乱。本病为自限性疾病,症状持续12~72小时。
3.侵袭性细菌 多见于夏季,常引起志贺杆菌性痢疾样病变。一般表现为急性起病,高热甚至可以发生热惊厥。腹泻频繁,大便黏液状、带脓血、有腥臭。常伴恶心、呕吐、腹痛和里急后重,可出现严重的中毒症状。
侵袭性细菌包括:
(1)空肠弯曲菌:常侵犯空肠和回肠,有脓血便,腹痛甚剧烈,易误诊为阑尾炎。
(2)耶尔森小肠结肠炎:多发生在冬春季节,可引起淋巴结肿大,亦可产生肠系膜淋巴结炎,症状可与阑尾炎相似,也可引起咽痛和颈淋巴结炎。
(3)鼠伤寒沙门菌小肠结肠炎:有胃肠炎型和败血症型,新生儿和<1岁婴儿尤易感染,常引起暴发流行。新生儿多为败血症型,可排深绿色黏液脓便或白色胶冻样便。
4.出血性大肠杆菌肠炎 大便次数增多,开始为黄色水样便,后转为血水便,有特殊臭味。
5.抗生素相关性腹泻
(1)金黄色葡萄球菌肠炎:典型大便为暗绿色,量多带黏液,少数为血便。
(2)假膜性小肠结肠炎:由难辨梭状芽孢杆菌引起,大便可呈黄绿色水样便,可有假膜排出,黏膜下出血可引起大便带血,可出现脱水、电解质紊乱和酸中毒。
(3)真菌性肠炎:多为白色念珠菌所致,2岁以下婴儿多见。病情迁延,常伴鹅口疮。大便泡沫较多,带黏液,有时可见豆腐渣样细块(菌落)。

(四)迁延性腹泻(病程2周~2个月)与慢性腹泻(2个月以上)
病因复杂,以急性感染性腹泻未彻底治疗、迁延不愈最为常见。营养不良的婴幼儿患病率高。
三、诊断和鉴别诊断
(一)第一步
判断有无脱水(程度及性质)、酸中毒和电解质紊乱。
(二)第二步
初步判断哪种病原体引起的腹泻。
(三)第三步
根据大便常规有无白细胞可将腹泻分为两组,进行鉴别诊断
1.大便无或偶见少量白细胞者
为侵袭性以外的病因(如病毒、非侵袭性细菌、寄生虫等肠道内、外感染或喂养不当)引起的腹泻,多为水泻,有时伴脱水症状,应与下列疾病鉴别。
(1)“生理性腹泻”:①外观虚胖,常有湿疹,多见6个月以内婴儿;②生后不久即腹泻;③除大便次数增多外,食欲好,无其他症状,最重要的是不影响生长发育;④添加辅食后,大便即逐渐转为正常。
(2)乳糖酶缺乏、葡萄糖-半乳糖吸收不良、过敏性腹泻等可根据各病特点进行鉴别。
2.大便有较多的白细胞者
常为各种侵袭性细菌感染所致,常伴不同程度的全身中毒症状。为做鉴别可做大便细菌培养、细菌血清型和毒性检测等。需与细菌性痢疾、坏死性肠炎等鉴别。
四、治疗
治疗原则:预防和纠正脱水;调整饮食;合理用药;加强护理,预防并发症。
急性腹泻——应多注意水、电解质平衡。
迁延性和慢性腹泻——则应注意肠道菌群失调和饮食疗法。
(一)饮食疗法
强调继续饮食(不建议禁食),以预防水电解质酸碱平衡紊乱和营养不良,但应根据具体情况调整饮食种类和数量。
1.严重呕吐者 可暂时禁食4~6小时(不禁水),待好转后继续喂食,由少到多由稀到稠。
2.喂养 以母乳喂养的婴儿,继续哺乳,暂停辅食;人工喂养儿可喂以米汤或稀释的牛奶或其他代乳品,由米汤、粥、面条等逐渐过渡到正常饮食。
3.病毒性肠炎 暂停乳类喂养,改豆制代乳品或发酵奶,或去乳糖配方奶粉以减轻腹泻。腹泻停止后继续给予营养丰富的饮食,并每天加餐1次,共2周。
(二)纠正水、电解质紊乱及酸碱失衡
1.口服补液
药物:WHO推荐的口服补液盐(ORS),低渗配方的ORS疗效更好。
适应证:用于腹泻时预防脱水及轻、中度脱水而无明显周围循环障碍者。
补液量:轻度脱水口服液量50~80ml/kg,中度脱水80~100ml/kg。
补液方法:少量多次,每5~10分钟口服一次,每次10~15ml,累积损失量于8~12小时内给完。脱水纠正后,将余下量用等量水稀释按病情需要酌情口服。
禁忌证:新生儿和有明显呕吐、腹胀、休克、心肾功能不全或其他严重并发症的患儿不宜采用口服补液。
2.静脉输液 适用于中度以上脱水或吐泻、腹胀严重的患儿。
第1日补液:
第一步:根据脱水程度——定补液总量

第二步:根据脱水的性质——定性(补液的张力)

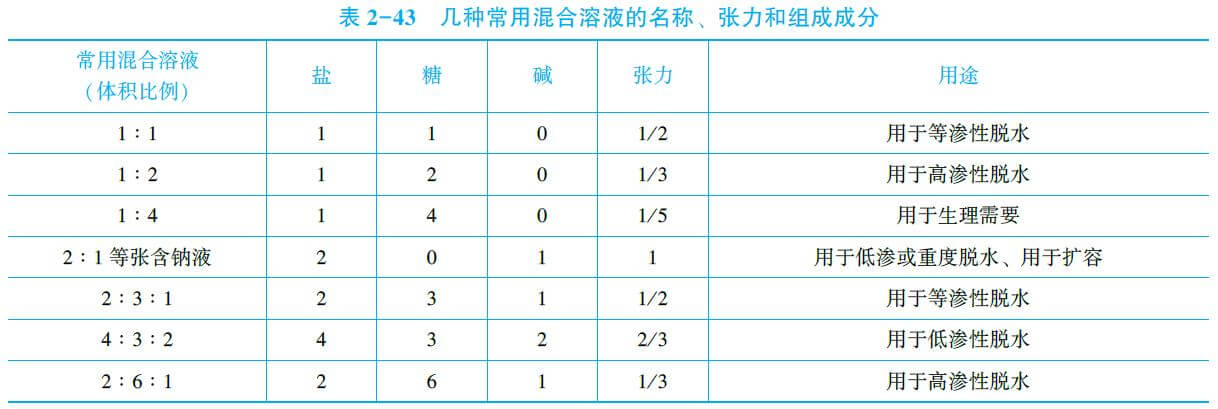
临床常用混合溶液的名称、张力与组成成分:
【经典例题2】
2份生理盐水,3份5%葡萄糖溶液,1份1.87%乳酸钠溶液。所组成的液体张力约为
A.等张
B.2/3张
C.1/2张
D.2/5张
E.1/3张
【参考答案】 2.C
第三步:根据补液的目的——定补液速度(定补液阶段)

【经典例题3】
小儿腹泻重度低渗性脱水第1天补液,首先进行下列哪项补液处理最适合
A.2∶1含钠液
B.2∶3∶1含钠液
C.3∶2∶1含钠液
D.4∶3∶2含钠液
E.2∶6∶1含钠液
【参考答案】 3.A
【敲黑板】
重度脱水补液分三阶段:扩容抗休克阶段(特有)、快速补液阶段、维持补液阶段;
轻、中度脱水补液分二阶段:快速补液阶段、维持补液阶段;
轻度脱水补液:首选口服补液。
3.纠正酸碱、电解质平衡紊乱
原则:见尿补钾、见酸补碱、见痉补钙、补镁。
(1)见尿补钾:患儿有尿或来院前6小时内有尿应及时补钾。首选口服补钾。静脉补钾量按3~4mmol/kg(相当于氯化钾200~300mg/kg),严重者增至4~6mmol/kg。特别提醒:静脉补钾的浓度不超过0.3%(40mmol/L);再严重的缺钾也禁忌从静脉推入;每日静脉补钾时间不应少于8h,需持续4~6日,严重缺钾者应适当延长。
(2)见酸补碱:因输入的混合溶液中已含有部分碱性溶液,大部分患儿经输液后循环和肾功能改善,酸中毒也随即纠正。重度酸中毒应另加1.4%碳酸氢钠纠正,兼有扩充血容量及纠正酸中毒的作用。
(3)见痉补钙、补镁:补液过程中出现抽搐,先补钙,用10%葡萄糖酸钙,每次5~10ml;低镁血症时用25%硫酸镁0.1~0.2ml/(kg·次),深部肌内注射,每6小时一次。每天2~3次。
4.第2日及以后的补液 主要补充继续损失量和生理需要量,继续补钾,供给热量。一般为口服补液,病重或不能口服者仍需静脉补液。
5.儿童液体平衡特点
(1)年龄愈小,体液总量占体重的百分比愈大,且主要是间质液比例较高,而血浆与细胞内液量比例与成人相近,年长儿体液量及组成亦与成人较为接近。
(2)体液的电解质组成:①细胞外液:以Na+、Cl-、HCO3-为主,其中Na+占外液阳离子总量90%以上;②细胞内液:以K+、Mg2+、HPO42-和蛋白质等离子为主,K+处于离解状态,体内总钾量的98%在细胞内。
(三)药物治疗
1.控制感染
(1)水样便:一般不用抗生素,合理输液,选用微生态制剂和黏膜保护剂。
(2)黏液、脓血便:针对病原经验性选用抗生素。
1)大肠杆菌、空肠弯曲菌、耶尔森菌、鼠伤寒沙门菌:选用抗G-杆菌抗生素及大环内酯类。
2)金黄色葡萄球菌肠炎、假膜性肠炎:停用原用抗生素,选用新青霉素、万古霉素。
3)真菌性肠炎:停用原用抗生素,必要时抗真菌治疗。
2.肠道微生态疗法 抑制病原菌定植和侵袭。常用双歧杆菌、嗜酸乳杆菌等制剂。
3.肠黏膜保护剂 如蒙脱石粉。重要提示:感染性腹泻慎用!
4.避免使用止泻剂 如洛哌丁胺、地芬诺酯等,否则将增加肠道内细菌繁殖和毒素的吸收,加重全身感染中毒症状。
5.补锌治疗 补充锌制剂可缩短病程。6个月以上婴儿每天补充20mg,疗程10~14天;6个月以下婴儿每天补充10mg,疗程10~14天。
(四)对迁延性和慢性腹泻治疗
积极寻找引起病程迁延的原因,针对病因进行治疗。迁延性和慢性腹泻患儿多有营养障碍,继续喂养(进食)是必要的治疗措施,长时间禁食对机体有害。
五、腹泻病的预防
(一)重喂养
合理喂养,提倡母乳喂养,及时合理添加辅助食品。人工喂养者应根据具体情况选择合适的代乳品。
(二)重卫生
养成良好的卫生习惯,注意乳品的保存和奶具、食具、便器、玩具和设备的定期消毒。
(三)重鉴别
对于生理性腹泻的婴儿应避免不适当的药物治疗。
(四)避免长期滥用广谱抗生素
对于必须使用抗生素,特别是广谱抗生素时,亦应加用微生态制剂,防止由于难治性肠道菌群失调所致的腹泻。
(五)感染性腹泻
尤其是大肠杆菌、鼠伤寒沙门菌、轮状病毒肠炎的传染性强,集体机构如有流行,应积极治疗患者,做好消毒隔离工作,防止交叉感染。
(六)轮状病毒疫苗
接种为预防轮状病毒肠炎的理想方法。
【敲黑板】
小儿腹泻治疗两大禁忌:一是不禁食;二是不止泻(感染性腹泻,不用抑制肠蠕动的药物,如:洛哌丁胺、地芬诺酯)。
推荐阅读:
2021年临床助理医师技能辅导视频,免费送!
2021年临床助理医师内、外科复习要点及预估分值占比
临床助理医师技能备考在即!抓紧时间备齐这本书
2021年临床助理医师医考爱打卡第三阶段开启
以上是”2021年临床助理医师考试:儿童腹泻病考点大全“的内容,希望对考生备考有所帮助,预祝考生顺利通过2021年临床助理医师考试。