胃大部切除术后主要手术目的、方法及术后并发症是临床执业医师资格考试中消化系统每年都涉及到的考点,医学教育网编辑为大家整理如下:
0元购买课程免费试听>>
1.穿孔缝合术:
适用于胃、十二指肠溃疡穿孔。
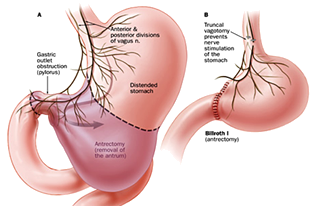
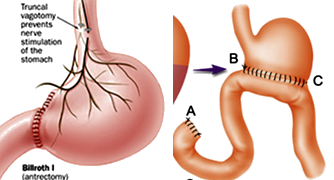
2.胃大部切除术——(传统方法)
【难点精讲TANG】胃大部切除
切除胃远侧2/3~3/4,包括幽门和部分十二指肠球部。吻合口3cm左右。
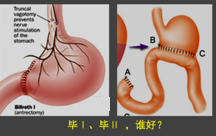
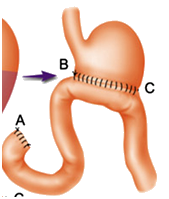
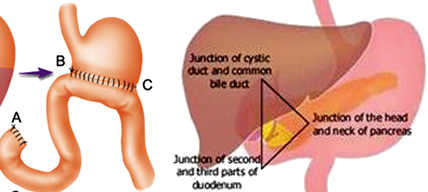
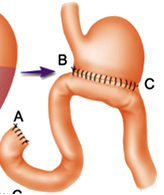
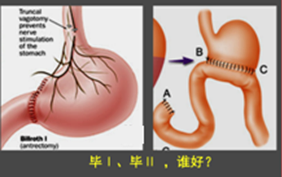
①毕Ⅰ式:在胃大部切除后,将残留胃直接和十二指肠吻合;
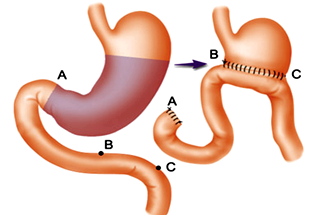
②毕Ⅱ式:在胃大部切除后,将残留胃和上端空肠吻合,十二指肠残端缝合。
毕Ⅰ、毕Ⅱ,谁好?
3.术后并发症
【10=5早5远,核心重要考点,耐心一些TANG】
Ⅰ早期
①术后出血
②十二指肠残端破裂
③肠胃壁缺血坏死、胃肠吻合口破裂或漏
术后正常出血为第一个24小时<300ml,仅密切观察,不做诊断。
如果出血量大,或超过24小时,即诊断。
④术后梗阻
⑤胃瘫
Ⅱ远期
①倾倒综合征
②碱性反流性胃炎
③吻合口溃疡
④残胃癌
⑤营养性并发症
Ⅰ早期

术后正常出血为第一个24小时<300ml,仅密切观察,不做诊断。
如果出血量大,或超过24小时,即诊断。
| 2)十二指肠残端破裂 | 表现酷似溃疡穿孔 | 立即手术 |
| 3)肠胃壁缺血坏死、胃肠吻合口破裂或漏 | 术后5~7天,突然局限性腹膜刺激征,或X线腹部平片见膈下游离气体 | A.吻合口破裂:立即手术修补;
B.外瘘形成:引流、胃肠减压,必要时手术 |
| 4)术后梗阻 | A.输入段梗阻 | 急性完全性输入段梗阻:病情严重,属急性闭袢性梗阻,可发生肠段坏死穿孔,主要表现:上腹部剧烈疼痛,呕吐物不含胆汁; | 手术 |
| 慢性不完全性输入段梗阻 |
| B.吻合口梗阻 | 多因吻合口过小、水肿或内翻过多所致 | ①首先行胃肠减压,消除水肿,通常可缓解;
②若上述治疗失败,需再次手术 |
| C.输出段梗阻 | 上腹部饱胀,呕吐物含胆汁,X线钡餐确诊 | 如不能自行缓解,应立即手术 |
重要小结!
重要小结及补充TANG——术后梗阻的“呕吐物”:
①急性完全性输入段梗阻:呕吐“食物”,不含胆汁。
②慢性不完全性输入段梗阻:呕吐大量“胆汁”。
③输出段梗阻:呕吐“食物+胆汁”。
5)胃瘫:胃排空障碍。
表现:进流质或半流质时,出现恶心、呕吐,呕吐物多呈绿色,水、电解质、酸碱紊乱和营养障碍。
处理——置胃管减压和静脉补液,静滴甲氧氯普胺和红霉素。原则上不宜再手术。
Ⅱ.远期
1)倾倒综合征
——胃大部切除术后失去了幽门的节制功能,导致胃内容物排空过快,而产生一系列临床症状,多见于毕Ⅱ式术后。
| A.早期倾倒综合征(低血容量):食物过快进入空肠,大量细胞外液吸入到肠腔,循环血容量骤减,表现为心悸、恶心、呕吐、乏力、出汗、腹泻 | ①少食多餐;
②避免过甜高渗食品;
③生长抑素。
手术宜慎重
|
B.晚期倾倒综合征(低血糖综合征):
由于食物过快进入空肠,血糖一时性增高,致胰岛素分泌增多,而发生反应性低血糖 | 饮食调整,减缓碳水化合物吸收,可用生长抑素 |
| 2)碱性反流性胃炎 | 三联征:
①剑突下持续烧灼痛
②胆汁性呕吐
③体重减轻 | 保护胃黏膜、调节胃动力 |
| 3)吻合口溃疡 | 术后2年内发病,症状与原来溃疡相似,疼痛更剧,易出血 | 先进行溃疡的正规非手术治疗 |
| 4)残胃癌 | 至少5年后,最常发生于10年以上 | 手术 |
| 5)营养性并发症 | A.营养不足,体重减轻 | 少食多餐,选择高蛋白、低脂肪食谱,补充维生素 |
| B.贫B.贫血:壁细胞减少。 | 胃酸不足——缺铁性贫血 | 铁剂 |
| 内因子缺乏——巨幼红细胞性贫血 | 维生素B12、叶酸;
严重:输血 |
| C.腹泻与脂肪泻(粪便中排出的脂肪超过摄入的7%)。 | 进少渣易消化高蛋白饮食;应用考来烯胺和抗生素 |
| D.骨病:术后5~10年,女性。 | 补充钙和维生素D |
【胃大部切除术后10大并发症】TANG
1.术后胃出血——时间不同,原因不同
2.十二指肠残端破裂——毕Ⅱ
3.术后肠胃壁缺血坏死、胃肠吻合口破裂或漏
4.术后梗阻——输入段(急性完全性;慢性不完全性)、吻合口、输出段
5.胃瘫
6.倾倒综合征(早、晚)
7.碱性反流性胃炎——毕Ⅱ——三联征
8.吻合口溃疡(2年)
9.营养性并发症
10.残胃癌:5年/10年

编辑推荐:
【复习指导】2020年临床执业医师复习总攻略(附大纲教材)
【报名攻略】2020年临床执业医师网上报名∣现场审核攻略
【0元视频】2020年临床执业医师0元精选视频课程 限时领取
【考试变化】2020临床执业医师实行机考,考生将有这些变化
以上关于“胃大部切除术后主要手术目的、方法及术后并发症(消化系统)”的文章由医学教育网编辑整理搜集,希望可以帮助到大家,更多的文章随时关注医学教育网临床执业医师辅导精华栏目!
〖医学教育网版权所有,转载必究〗