2021年临床助理医师内科考点:休克治疗,相信是考生们关注的事情,医学教育网小编整理了考试重点内容,希望对考生复习有所帮助。
第十一章 休 克
一、常见病因和分类
休克系指各种致病因素作用引起有效循环血容量急剧减少,导致器官和组织微循环灌注不足,致使组织缺氧、细胞代谢紊乱和器官功能受损的综合征。休克按病因分类有失血性(低血容量性)、创伤性、感染性、心源性、过敏性、神经性等。以创伤、失血性休克和感染性休克最常见。
二、临床表现及休克程度的判断
1.诊断标准 患者出现面色苍白、皮肤黏膜发绀、肢冷、外周静脉塌陷、神志障碍,收缩压<90mmHg以下及尿少者,则表示患者已进入休克抑制期。
2.休克程度
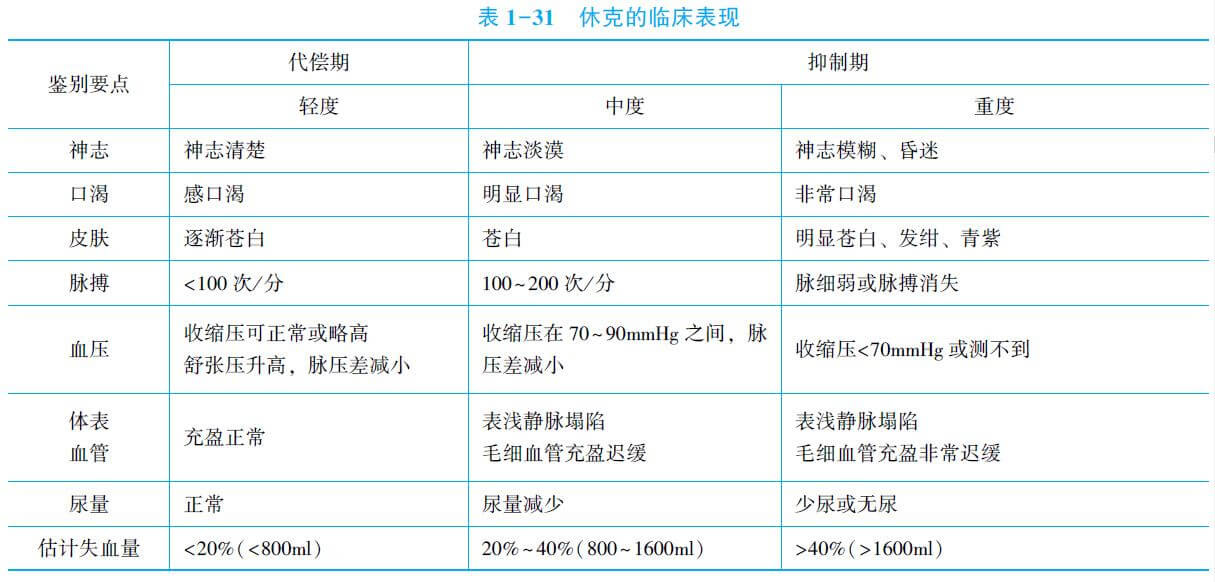
【敲黑板】
休克临床表现是考试重点,需牢记的几个重要关键词:
1.神志紧张(轻度休克)-淡漠(中度)-模糊,昏迷(重度)。
2.血压>90mmHg(轻度休克);70~90mmHg(中度);<70mmHg(重度)。
3.脉搏<100次/分(轻度休克);100~200次/分(中度);脉搏细弱(重度)。
4.失血量中度休克失血占比20%~40%(800~1600ml)。
3.血流动力学变化
(1)中心静脉压(CVP):CVP可反映全身血容量与右心功能之间的关系。其正常值为0.49~0.98kPa(5~10cmH2O)。①CVP<5cmH2O,提示血容量不足;②CVP>15cmH2O,提示心功能不全、静脉血管床过度收缩或肺循环阻力增加;③CVP>20cmH2O,提示有充血性心力衰竭。
(2)肺毛细血管楔压(PCWP):PCWP正常值为6~15mmHg。①PCWP低于正常值反映血容量不足(较CVP敏感);②PCWP增高可反映左房压力高、肺循环阻力大(如急性肺水肿时)。若PCWP增高而CVP尚无增高时,即应避免输液过多,并考虑降低肺动脉阻力,以免发生或加重肺水肿。
(3)心排量(CO)和心脏指数(CI):CO是心率和每搏排出量的乘积。成人CO的正常值为4~6L/min。CI是指单位体表面积上的心排出量,CI正常值为2.5~3.5L/(min·m2)。
(4)动脉血气分析:动脉血氧分压正常值为80~100mmHg,动脉血二氧化碳分压正常值为36~44mmHg,动脉血pH正常值为7.35~7.45。若PaCO2超过45~50mmHg,常提示肺泡通气功能障碍。PaO2<60mmHg,吸入氧后仍无改善者,可能是ARDS的先兆。通过监测pH、碱剩余(BE)、缓冲碱(BB)和标准重碳酸盐(SB)的动态变化有助于了解休克时酸碱平衡的情况。
(5)动脉血乳酸盐测定:休克病人组织灌注不足可引起无氧代谢和高乳酸血症,休克时间越长,动脉血乳酸盐浓度也越高。正常值为1~1.5mmol/L,危重患者允许到2mmol/L。乳酸盐浓度持续增高,表示病情严重,预后不佳。
(6)DIC的检测:以下5项满足3项者即可诊断为DIC。①PLT<80×109/L;②凝血酶原时间延长>3秒;③纤维蛋白原<1.5g/L;④3P试验阳性;⑤血涂片破碎红细胞>2%。
【经典例题1】休克患者治疗过程中中心静脉压为20cmH2O,血压120/80mmHg,处理原则为
A.补液试验
B.充分补液
C.适当补液
D.收缩血管
E.舒张血管
[参考答案]1.E
三、治疗
治疗原则是积极寻找、祛除休克病因。保障有效循环血量,改善微循环障碍,恢复心功能状态和人体正常代谢。重点是恢复灌注和对组织的供氧量,目的是防止多器官功能衰竭综合征。
1.紧急治疗 包括:①尽快控制活动性大出血、创伤制动、保持呼吸道通畅等;②采取头和上身抬高20°~30°、下肢抬高15°~20°体位,以增加回心血量;③吸氧;④通风、保暖,高热者行物理降温。
2.补充血容量 是恢复组织灌注、纠正缺氧的关键。BP、CVP、尿量及微循环情况是严密观察的指标,根据其变化来调节补液的量和速度。首先输注晶体液和胶体液,必要时进行成分输血。
3.积极处理原发病 扩容基础上清除病灶,必要时手术治疗。如腹部损伤,肝脾破裂等。
4.纠正酸碱平衡失调 休克早期,酸中毒随休克好转而改善,一般不需碱性药物。休克较严重时,经检验证实有酸中毒,可考虑输注碱性药物,常用5%碳酸氢钠。
5.血管活性药物的应用 应在充分补液、保障有效循环血量的前提下使用血管活性药物,以免血管扩张后导致重要脏器灌注不足。在扩容的基础上辅以血管活性药物,能够迅速改善循环障碍,同时升高血压,特别是感染性休克的患者,合理使用血管活性药物升高血压是首要目标。
(1)血管收缩剂:①多巴胺:其药理作用与用血药浓度有关。小剂量时主要是激动β1和多巴胺受体,具有正性肌力和扩张内脏血管的作用,大剂量时则激动α受体,可增加外周阻力。抗休克治疗时主要应用小剂量;②去甲肾上腺素:主要激动α1受体使小动脉、小静脉收缩,但对冠状动脉具有舒张作用。另外还具有较弱的激动β1受体的作用。因此,可在升高血压的同时提高冠脉的血流量,使心肌收缩力增强,心排出量增加;③间羟胺(阿拉明)间接激动α、β受体,能够收缩血管,升高血压,同时能略微增加心肌收缩力,对心率影响不明显,可使休克患者心排出量增加,但维持时间短,作用较弱;④异丙基肾上腺素:主要激动β受体,能够显著增加心肌收缩力,但由于明显增加心肌耗氧量、容易诱发心律不齐,故禁用于心源性休克。
(2)血管扩张剂:①α受体拮抗剂:包括酚妥拉明、酚苄明等。能拮抗去甲肾上腺素的缩血管作用,同时还能改善微循环障碍,增强心肌收缩力。其中酚妥拉明起效快且持续时间短,酚苄明起效慢但作用持久;②抗胆碱能药:主要代表药物山莨菪碱(654-Ⅱ)。能够有效松弛血管平滑肌,解除外周血管痉挛,纠正微循环障碍;③硝普钠:可直接松弛动脉和静脉的血管平滑肌,具有强大的舒血管作用,还能同时减轻心脏前、后负荷。不良反应应注意氰化物中毒及血压骤降。
6.给氧 一般给予高浓度面罩吸氧。如患者出现意识丧失、顽固性低氧血症、氧合指数降低时可使用正压机械通气,如间歇性强制通气、呼气末正压呼吸(PEEP)等,以保障肺换气和氧分压。
7.皮质类固醇类药物(激素类药物) 具有强大的抗炎效应及提高机体应激状态下的耐受力,特别适用于感染性休克和其他较为严重的休克。主要机制有:①能够拮抗α受体,扩张痉挛血管而改善微循环;②稳定溶酶体膜,防止其破裂;③增强心肌收缩力;④抑制炎症因子、减少心肌抑制因子、增进线粒体功能和防止白细胞凝集;⑤促进糖异生,防止乳酸堆积形成酸中毒。
8.强心药 主要在α和β肾上腺素受体激动药中选择兼有强心作用的药物。如多巴胺、多巴酚丁胺等。其他还包括洋地黄类药物,如毛花苷丙(西地兰),通常在已充分补液的基础上,患者血压仍低而中心静脉压>15cmH2O时应用。
9.抗凝治疗 患者有出血倾向及内脏功能不全,或者怀疑合并有DIC,应抗休克的同时,尽早确诊和治疗。
推荐阅读:
2021年全国临床助理医师实践技能考试基本操作25项内容具体指导
全新!2021年临床助理医师实践技能模考系统上线 经典习题随时练!
告别5.1假期综合征 这3大经验助你快速投入临床助理医师复习!
全国2021年临床助理医师备考正当时| 实践技能复习 这些干货速速码住!
以上是”2021年临床助理医师内科考点:休克治疗“的内容,希望对考生备考有所帮助,预祝考生顺利通过2021年临床助理医师考试。